雅文聽語期刊No.48
2026.02.26
發表人:林淑芬 聽力師
篩檢不是終點,而是起點,下一步該怎麼走?
今年春節前幼兒界傳出一則重磅消息:卡通《佩佩豬》中,弟弟喬治被診斷出中度聽損。細心的粉絲仔細回想劇情,才恍然大悟:喬治只說得清楚「恐龍」一詞,原來是因為聽力受損,導致語言發展比較慢!喬治最近戴上助聽器、聽得清楚之後,終於在「恐龍」之外開口說了另一個詞——「佩佩」(姊姊的名字)。這一幕讓觀眾既揪心又感動,但可能也勾起一些家長的疑問:「我們家或某某家的孩子學講話比較慢,會不會也和喬治一樣,是聽力出了問題呢?」
學齡前孩子的語言、說話與社會互動能力都在快速發展,而聽得清楚是理解、記憶、模仿語言並跟上同儕學習步調的基礎。研究顯示,聽力損失若未及早發現,會影響語言、認知、社會情緒與學習發展[1]。因此,若想知道孩子聽力是否正常,最直接的方法就是安排一次聽力檢查。然而,多數家庭並不確定該在何時或多常孩子做聽力檢查,因此政府主動安排的聽力篩檢便成為最有效率、也最普及的方式。國際上最常見的兒童聽力篩檢包含兩類:新生兒聽力篩檢(簡稱:新篩)及學齡前兒童聽力篩檢(簡稱:學前聽篩),詳細介紹請閱讀:新生兒聽力篩檢與學齡前聽篩:層層把關聽力健康。
在台灣學前聽篩通常在3-4歲時進行,期待在語言學習黃金期,也是進入團體生活早期,把需要幫助的「喬治」們儘早找出來[2, 3]。學前聽篩的結果(請見圖一)可分為三類:通過(聽力無虞)、未通過(可能有聽力問題)、無法配合(需重新安排篩檢)。通過的孩子短期內不需追蹤,但家長仍可透過評估工具定期了解日常聽能狀況,如本會研發的 3~6 歲幼兒聽能表現檢核表,定期了解日常聽能狀況。若學前聽篩結果為「未通過」或「無法配合」,則應盡速就醫複檢,以確認聽力狀況。複檢結果正常者比照上述「通過」類型處理。若最終確診為聽力損失,可根據原因與病程,分為暫時性聽損(如中耳積液、感染)與永久性聽損兩類,而兩者都需要妥善追蹤與介入[1]。
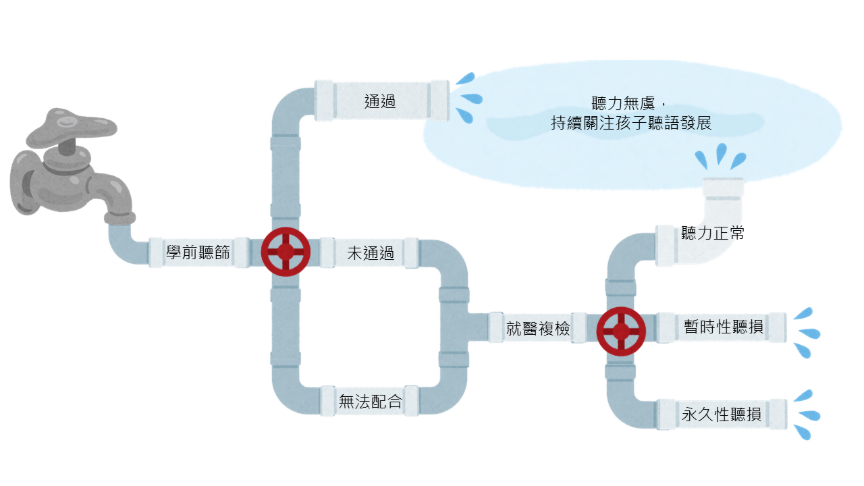
圖一、學前聽篩結果。圖/雅文編輯團隊自irasutoya取得素材後繪製
然而在得知篩檢結果異常後,許多家長甚至部分專業人員,常對「下一步該怎麼做」感到困惑或為難。因此,本文依照篩檢結果,逐一介紹追蹤策略,期待孩子們在完成學前聽篩後,能被明確分流:以孩子的日常表現為核心,決定介入強度,並透過家庭—園所—醫療的跨情境合作,攜手守護孩子的聽覺健康與學習力。
「無法配合」篩檢或複檢:聽力與發展問題一起破解
學前聽篩採用行為聽力檢查模式進行,孩子需要理解並回應指令,例如聽到聲音要舉手。多數 3~4 歲兒童可以順利配合,但仍有少部分孩子可能因害羞、理解困難或其他發展因素而無法配合。這類情況絕不能因日常生活中「孩子對聲音有反應,聽力應該沒問題」而放過,因為無法配合檢查很可能就是聽力損失、發展困難,或兩者並存的警訊[1]。
【追蹤策略】
- 行前練習:帶孩子至醫院複檢前,可利用本會製作的「學齡前兒童聽力篩檢指導動畫」(影片連結)陪孩子進行行前模擬。透過示範與預先熟悉反應方式,能降低孩子在醫院的陌生感與焦慮,提升聽檢時的理解與配合度[2]。
- 若孩子仍無法配合複檢:耳科醫師與聽力師將視孩子狀況安排替代的行為測試或電生理檢查。電生理檢查不需要孩子主動回應,是國際上公認適用於幼兒或無法配合的兒童的標準方式[1, 2]。
【家庭—園所—醫療的跨情境合作】
當孩子無法配合完成聽力篩檢時,老師與家長可利用臺北市學齡前兒童發展檢核表檢視孩子的動作、語言、認知及情緒互動等能力。檢核後請詳閱表內說明與指引,若有需要確認的項目,應儘速帶孩子至檢核表所建議之醫療院所檢查。不管是聽力、語言或是整體發展,早期發現、早期介入是給孩子最棒的禮物。
「暫時性聽損」:暫時的聽損,但可能造成長久的發展影響
耳垢或中耳問題導致聽力篩檢未通過,是學前聽篩非常常見的現象。這些狀況屬於傳導性聽損,大多是暫時性的,只要由醫師清除耳垢,或治癒中耳問題(如中耳積液/感染)後,聽力通常可回到原本的狀態[4, 1]。然而孩子是否有傳導性聽損以外的聽力問題,仍需檢查確認。
【追蹤策略】
(1)聽力篩檢後由耳鼻喉科評估,處置耳垢與中耳疾病[1]。
(2)在合適時間點安排中耳鼓室圖(tympanometry),並重新安排聽力檢查,確認中耳功能與聽力均恢復正常[5]。
(3)若中耳問題與聽力均恢復正常,後續可透過本會研發的 3~6 歲幼兒聽能表現檢核表定期檢核孩子的聽能表現(填寫請點連結)。
(4)若中耳問題影響聽力超過三個月,應啟動積極醫療介入,並至少每三個月追蹤一次聽力[4, 1]。
(5)若中耳問題已痊癒,但仍有聽力問題,請參照「永久性聽力損失」流程介入[1]。
【家庭—園所—醫療的跨情境合作】
耳垢堵塞或中耳炎可能是單次性的問題,也可能會反覆發生。其中,反覆性中耳炎所導致的聽力問題多屬輕度至中度傳導性聽損,且可能隨病程變化而波動,因此容易被忽略[4]。日常生活中孩子仍然「聽得到」聲音,只是聽得不太清楚。在熟悉且安靜的家中,因溝通情境簡單、依賴背景知識即可理解語句,往往不易被察覺。但在學校、戶外等背景噪音較大、人多且複雜的場合,傳導性聽損會使孩子難以過濾環境噪音,導致聆聽對話明顯吃力,可能出現答非所問、跟不上指令、漏聽訊息、上課容易分心等情況。有研究指出,中耳相關的聽力問題可能與較差的學業、行為與聽覺結果相關,需及早辨識與處置[6]。
「永久性聽損」:「觀察與追蹤」及「積極介入」怎麼拿捏?
由於台灣已全面實施新篩,嚴重的聽力損失多在新篩階段就發現,或是症狀較明顯,家長已自行發現並就醫。因此,大多數經學前聽篩發現的孩子屬於微聽損,包括單側、高頻或輕度聽損。這些孩子因為聽損程度較輕微,日常生活中孩子對聲音都有反應,使得家長在面對是否積極介入時,可能會充滿疑惑。
孩子在醫院進行複檢時,聽力師會在聽力圖上面(見圖二)記錄孩子能聽到最小聲的結果。檢視聽力圖可以得知孩子對不同頻率聲音的察覺靈敏度。學者也進一步將聽損程度分成不同的嚴重度,以利讀者理解(表一為國際常用的兒童聽力程度分類)[7]。但是,若沒有專業人員說明,一般社會大眾其實仍難以理解聽力圖上的資訊及其代表的意義。孩子有沒有聽到聲音是比較具體的概念,但是聽得清楚不清楚卻不容易說明。雅文基金會研發中文版語言香蕉區(語言香蕉區推廣海報-v3),便是很好的工具,把孩子的聽力圖畫上去,家長就能了解在日常生活中,孩子到底聽到或漏聽了哪些訊息。
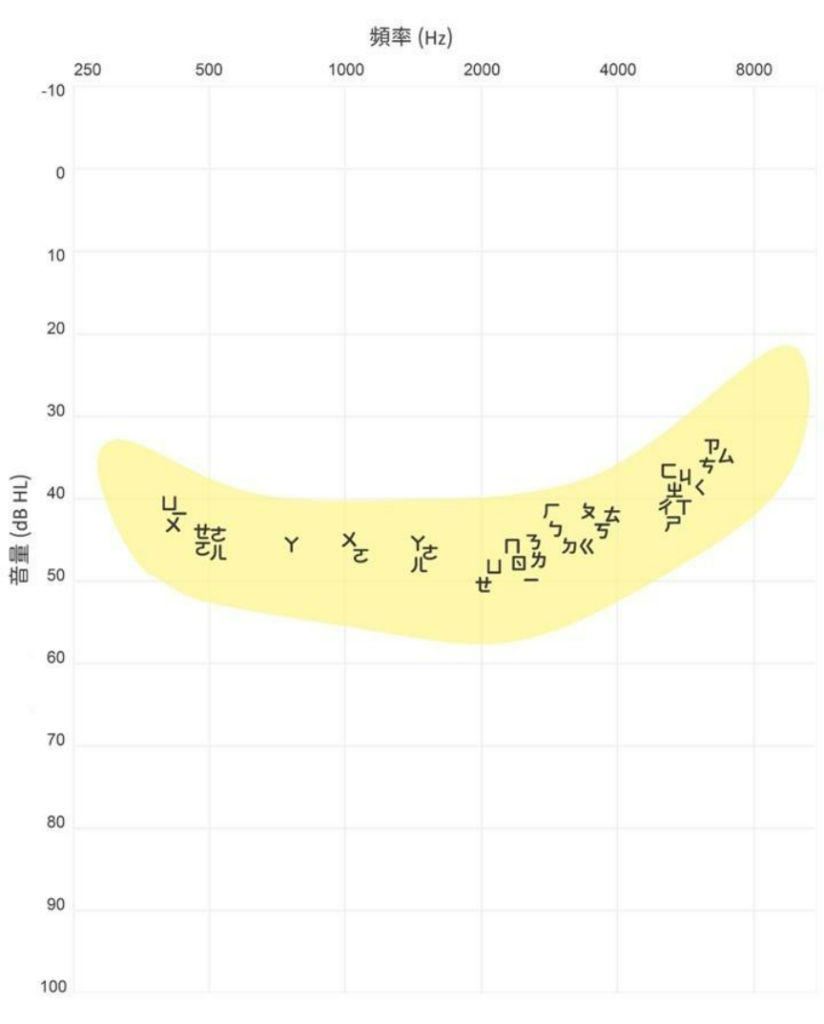
圖二 聽力圖。圖/雅文基金會
(說明:聽力圖橫軸代表頻率,單位為赫茲(Hz),數字越小越低沉(如:250);數字越大越尖銳(如:8000)。聽力圖縱軸代表音量,單位為分貝(dB),聽力檢查專用的分貝為dB HL(Hearing Level)。0分貝(dB HL)是聽力健康的人平均來說能聽到最小聲的聲音。數字越大表示聽損越重。)
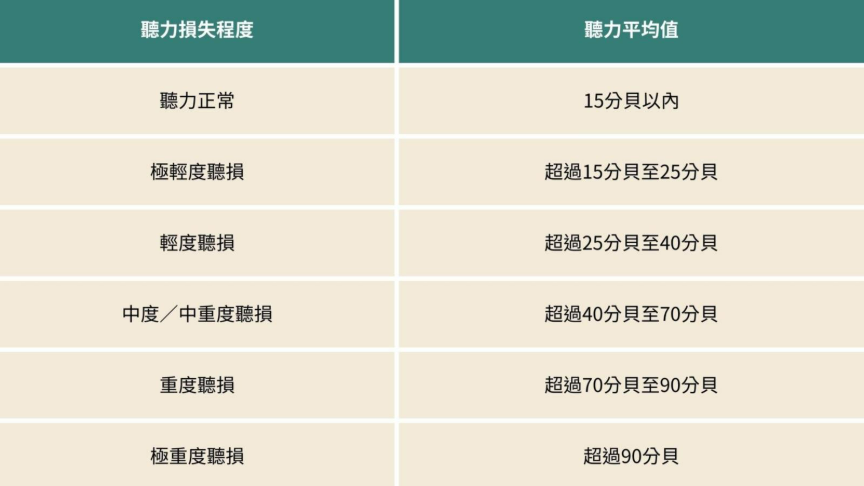
表一 聽力損失程度
(說明:本文採用臨床聽力學的聽損程度分級,用來判斷聽力損失的嚴重程度,與教育體系中用於聽障生身分鑑定的聽覺障礙分級不同。)
【追蹤策略】
當孩子確診聽力損失後,醫生固然會依照孩子的聽力檢查結果給予建議,但是家長的日常觀察回饋也會影響他們的建議。特別是當檢查結果為極輕和輕度聽損範圍,家長也表示孩子日常表現沒問題時,醫生的建議便會趨於保守。
- 積極的行動:建議配戴助聽器,搭配聽語課程,並在學校加入遠端麥克風系統的使用。
適用對象:平均聽力超過25分貝,或是聽力圖上連續2~3個頻率的聽損程度≥ 30 dB HL。老師及家長觀察回饋孩子語言發展落後,包括說話清晰度不佳、口語能力明顯落後同儕、日常生活中對聲音反應不靈敏等。
追蹤要點:追蹤聽覺輔具配戴效益,定期追蹤聽力並依結果調整助聽器,配合聽語課程進度加強聽語學習。
- 保守的行動:暫不配戴助聽器,定期追蹤聽力並觀察日常表現
適用對象:平均聽力不超過25分貝,聽力圖上僅有1~2個頻率的聽損程度≥ 30 dB HL。老師及家長的觀察回饋孩子的語言發展正常,說話清晰度及日常/在學校整體表現良好。
追蹤要點:請老師及家長在不同情境中觀察孩子的聽能表現,包括:安靜 vs. 吵雜環境下,近距離 vs. 遠距離、一對一 vs. 小團體等不同情境下,與家人、老師及同學的溝通互動表現。
- 定期追蹤:不管孩子是否配戴助聽器,只要孩子有聽損,6歲以下兒童至少應每半年追蹤一次聽力,並重新檢視是否需要調整介入方式。
【家庭—園所—醫療的跨情境合作】
面對孩子是否需要配戴助聽器矯正聽力時,家長容易在數據、專業人士意見不一、社會觀感之間拉鋸或左右為難。對於是否需要配戴助聽器,有時候會出現不同醫師對同一位孩子的看法不一致的情況。或是家長擔憂配戴助聽器後孩子要面對親友及同儕之間的質問或是異樣的眼光。
不管規則如何訂定,一定會有孩子落在灰色地帶,因此提醒家長回歸到觀察孩子的日常表現。包括在安靜環境中(如:家中),不同吵雜程度的環境(如:學校、賣場、公園)、師長在不同的距離跟孩子說話時(遠vs. 近)、以及有無線索提示時(如:看見媽媽手拿安全帽和車鑰匙便知道要出門了),孩子的聽反應或是互動表現是否有差異?
如果在比較吵雜的環境、比較遠的距離、沒有線索提示時,孩子便容易回答「蛤」、露出困惑的表情、沒有理會或是答非所問,都是一些警訊。當孩子接收的訊息不清楚時,學習容易出現問題,而且事倍功半。當家長、老師及專業人員都了解孩子在不同環境中的聽能表現時,做出的決定能夠更加貼近孩子的需求。
結語:讓早期發現,成為早期幫助
聽覺是複雜的大腦活動,不能單純依賴「對聲音有沒有反應」來判斷聽力是否良好。學齡前兒童聽力篩檢可快速辨識可能需要協助的孩子,其後透過耳鼻喉科醫師及聽力師的評估,加上家長及老師透過不同情境的日常觀察,能夠及早發現隱藏在我們身邊的「喬治」們。接下來的關鍵是把結果轉成行動——積極的觀察,必要時的輔具介入與聽語課程,讓孩子在生活中從「聽得到」穩定邁向「聽得清楚,聽得懂」,讓早期發現,走向早期介入,成為實質的早期幫助。
參考文獻
- Bower, C., Reilly, B. K., Richerson, J., & Hecht, J. L. (2023). Hearing assessment in infants, children, and adolescents: recommendations beyond neonatal screening. Pediatrics, 152(3), e2023063288. https://doi.org/10.1542/peds.2023-063288
- National Center for Hearing Assessment and Management. (2025, June 6). Early childhood hearing screening. https://www.infanthearing.org/earlychildhood/
- Mackey, A. R., Persson, A., & Uhlén, I. (2024). Pre-school hearing screening is necessary to detect childhood hearing loss after the newborn period: A study exploring risk factors, additional disabilities, and referral pathways. International Journal of Audiology, 64(1), 80–88. https://doi.org/10.1080/14992027.2024.2368571
- Bloom, J., & Brodsky, J. R. (2024). Management of conductive hearing loss from otitis media in children operative techniques in otolaryngology. Operative Techniques in Otolaryngology-Head and Neck Surgery, 35(1), 37–46. https://doi.org/10.1016/j.otot.2024.01.005
- American Academy of Audiology. (2011, April 1). Clinical practice guidelines: Remote microphone hearing assistance technologies for children and youth from birth to 21 years. https://www.audiology.org/practice-guideline/clinical-practice-guidelines-remote-microphone-hearing-assistance-technologies-for-children-and-youth-from-birth-to-21-years/
- James, R., Machell, A., DeLacy, J., & Stephens, J. (2024). Long-term outcomes of childhood otitis media and hearing loss: A systematic review. Speech, Language and Hearing, 28(1), Article 2420455. https://doi.org/10.1080/2050571x.2024.2420455
Clark, J. G. (1981). Uses and abuses of hearing loss classification. ASHA, 23(7), 493–500.

